Darmkrebs zählt auch in Österreich zu den häufigsten Krebserkrankungen. Jedes Jahr erkranken rund 4.500 Menschen daran. Viele dieser Fälle könnten durch rechtzeitige Vorsorgeuntersuchungen verhindert oder zumindest frühzeitig erkannt werden. Die Koloskopie (Darmspiegelung) ist hierbei die effektivste Methode der Früherkennung und Prävention.
Warum ist die Koloskopie so wichtig?
Die Koloskopie ermöglicht eine genaue Untersuchung des gesamten Dick- und Enddarms. Frühzeitig entdeckte Polypen können während der Untersuchung meist sofort entfernt werden – bevor sie sich zu Krebs entwickeln können. So kann das Risiko, an Darmkrebs zu erkranken, deutlich gesenkt werden.
Wann und für wen ist die Vorsorgekoloskopie in Österreich empfohlen?
In Österreich wird allen Menschen ab dem 50. Lebensjahr – im Rahmen des „Darmkrebsvorsorgeprogramms“ – eine regelmäßige Koloskopie empfohlen. Bei familiärer Vorbelastung oder bestimmten Vorerkrankungen sollte die Untersuchung bereits früher erfolgen. Die Kosten für die Vorsorgekoloskopie werden in der Regel von den österreichischen Sozialversicherungsträgern übernommen.
Ablauf und Sicherheit
Dank moderner Technik und sanfter Sedierung ist die Koloskopie heutzutage gut verträglich und nahezu schmerzfrei. Die Vorbereitung erfolgt durch eine Darmreinigung am Vortag. Während der Untersuchung können Auffälligkeiten direkt behandelt werden.
Fazit
Mit der Vorsorgekoloskopie haben Sie die Möglichkeit, Darmkrebs frühzeitig zu erkennen oder sogar zu verhindern. Nehmen Sie Ihre Gesundheit in die Hand – wir beraten Sie gerne persönlich in unserer Praxis.


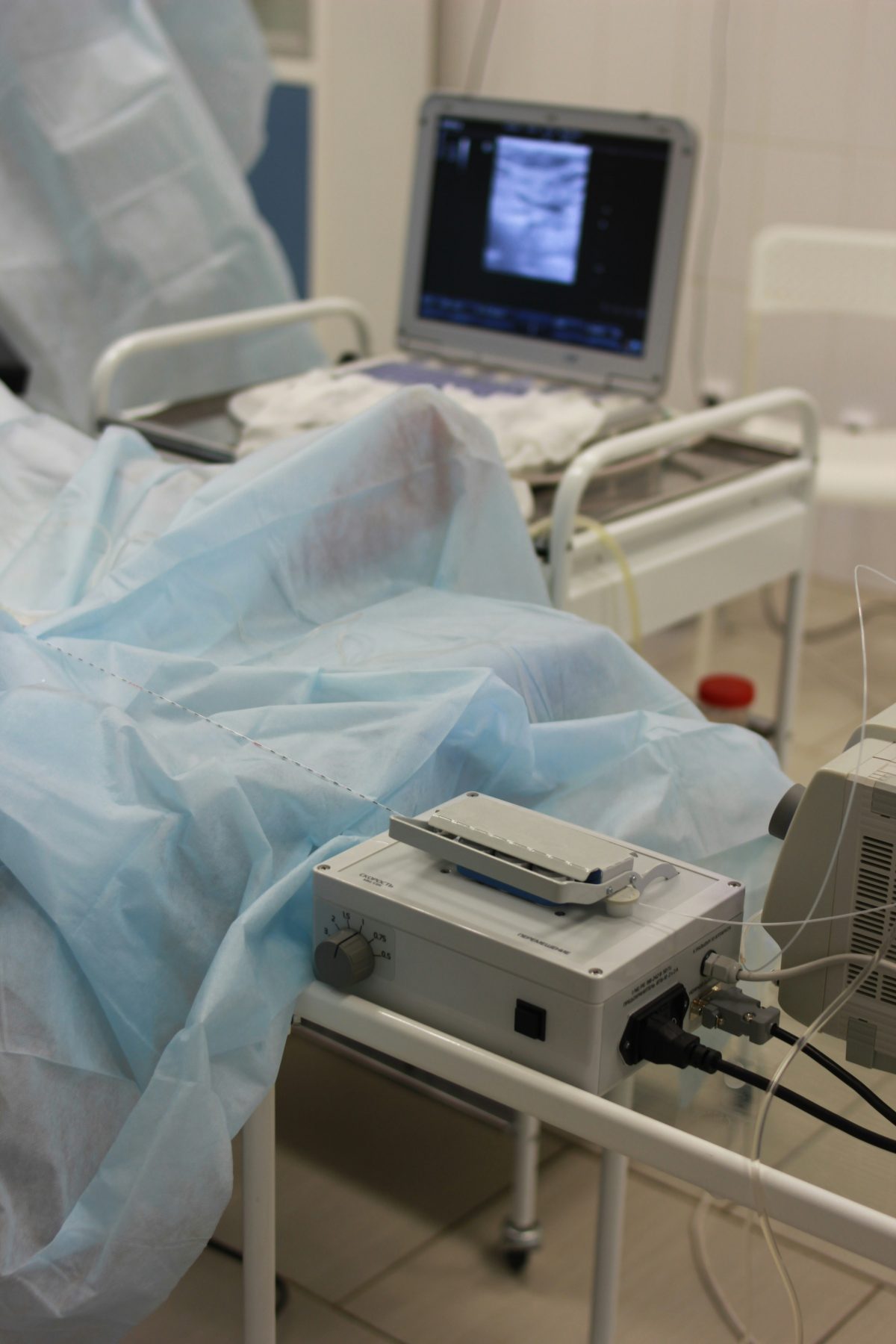
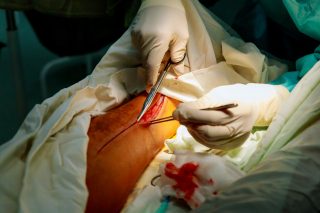 Krampfadern sind nicht nur ein kosmetisches Problem, sondern können auch zu Schmerzen, Schwellungen und langfristigen gesundheitlichen Folgen führen. In der modernen Chirurgie stehen verschiedene Methoden zur Behandlung zur Verfügung. Besonders häufig werden heute die endovenöse Lasertherapie (EVLA) und die klassische Stripping-Operation eingesetzt. Aber worin unterscheiden sich diese Verfahren – und welche Methode ist für wen geeignet?
Krampfadern sind nicht nur ein kosmetisches Problem, sondern können auch zu Schmerzen, Schwellungen und langfristigen gesundheitlichen Folgen führen. In der modernen Chirurgie stehen verschiedene Methoden zur Behandlung zur Verfügung. Besonders häufig werden heute die endovenöse Lasertherapie (EVLA) und die klassische Stripping-Operation eingesetzt. Aber worin unterscheiden sich diese Verfahren – und welche Methode ist für wen geeignet?